El Protocolo para la Implementación de Terapias no Farmacológicas (TNF) en Centros Residenciales pretende servir de referencia para el abordaje del deterioro cognitivo
Laura Chivato
En los últimos años se ha producido un aumento en el porcentaje de personas mayores, ya no solo en España, sino también a nivel europeo. Este aumento, además de influir en los datos relacionados con la cronicidad, incrementan también los costes sanitarios, pues estas personas suelen ser pacientes pluripatológicos y polimedicados, un perfil en el que la adherencia al tratamiento juega un papel importantísimo, ya que promociona mejores resultados en salud y evita recaídas con los costes indirectos que ocasionan. Esto, unido al reto que supone para los países la atención a la dependencia, hace necesarias actuaciones para fomentar, no solo la adherencia a las terapias farmacológicas, sino también a las no farmacológicas (TNF)
Con este telón de fondo, la Asociación Europea Unión por la Innovación G21, con la colaboración de otros expertos en el ámbito de la Geriatría y Gerontología, desarrolló en el año 2016 el ‘Protocolo para la Implementación de Terapias No Farmacológicas (TNF) en Centros Residenciales’, un documento elaborado por investigadores de diferentes universidades españolas a modo de marco de referencia en el abordaje de la fragilidad cognitiva y las demencias. Así, se pretende incidir “directamente” en el refuerzo del principio de adherencia al tratamiento.
“Este trabajo se plantea en el marco de acción ‘European Innovation Partnetship on Active and Healthy Ageing’ (EIP 2016-2018) y se tipifica como una herramienta de mejora mediante el abordaje de los principios de complementariedad entre terapias farmacológicas y no farmacológicas, el empoderamiento de los pacientes con demencia y sus cuidadores, modelos de calidad en los servicios prestados a los residentes, la comunicación activa con el paciente y el uso de las Nuevas Tecnologías de la Información y de la Comunicación (NTIC)”, explican en el documento.
En el protocolo se considera que las TNF constituyen un importante modelo de intervención que puede contribuir de forma “realista y asequible” a la mejora y administración de cuidados de la demencia, tal y como señala Álvaro Da Silva, perteneciente a la Universidad de Burgos y miembro del equipo. Dos de los beneficios que aportan este tipo de terapias es que suponen una mayor tolerancia por parte del paciente y no conllevan un alto coste.
Las TNF constituyen un importante modelo de intervención que puede contribuir de forma “realista y asequible” a la mejora y administración de cuidados de la demencia
¿Qué son las terapias no farmacológicas?
Según el documento, entre el 30 y el 50 por ciento de los ancianos no siguen el tratamiento médico recomendado, debido a la dificultad de comprensión de este, el deterioro cognitivo, los déficits sensoriales y la soledad. En este sentido, las terapias no farmacológicas se constituyen como una herramienta más de apoyo a estos, enriqueciendo y aportando “racionalidad” a los cuidados de la persona individual.
El grupo ‘Internacional Non-Pharmacological Therapies Project’ propuso una definición y unos criterios de clasificación para las TNF: se tratan de intervenciones no químicas, teóricamente sustentadas, focalizadas y replicables, realizadas sobre la persona enferma o la persona cuidadora y potencialmente capaz de obtener un beneficio relevante. De esta manera, estas deben contar con un manual de intervención detallado para los profesionales y tener en cuenta las características de cada paciente.
Según recoge el protocolo, y teniendo en cuenta el grado de recomendación basado en los criterios de la Medicina Basada en la Evidencia, las terapias no farmacológicas se pueden agrupar según la siguiente tabla:
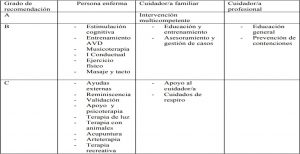
Estas terapias se encuentran en algunos de los proyectos de innovación digital que se han desarrollado a nivel europeo a través de los distintos Grupo de Acción implementados en el marco de la Estrategia EIP anteriormente comentada. Son proyectos con evidencia científica sobre el deterioro cognitivo leve, con una serie de conclusiones en el ámbito de la medicina personalizada, “que bien -como se indica en el documento- pueden abrir una puerta al conjunto de terapias no farmacológicas con soporte en el desarrollo de las TIC”.
Algunos de estos serían, por ejemplo, el Proyecto Gradior, desarrollado por la fundación española INTRAS. Esta iniciativa se define como “pionera” en la utilización de programas multimedia para la evaluación y rehabilitación de funciones cognitivas superiores, mediante itinerarios de intervención y “muy adaptadas” a las necesidades del paciente. Después, este ‘evolucionó’ en Telegradior, implementado ya en las zonas rurales de la provincia de Zamora.
Otro ejemplo sería ‘Platform for stimulation and cognitive training (primerCOG)’, una plataforma de estimulación cognitiva basada en la web liderada por el Centro para la Neurociencia y Biología Celular (CNC) de la Universidad de Coimbra, que busca una respuesta integrada en cuanto a estimulación, mantenimiento, supervisión y rehabilitación respecto al deterioro cognitivo leve y el Alzheimer. Según el protocolo, en el ámbito de las TNF, esta herramienta abre un “importante” capítulo de posibilidades, pues a través de un estudio piloto previo de validación funcional, se han recogido conclusiones de mejoras significativas entre la primera y la última sesión de utilización de la plataforma en términos de eficacia, eficiencia, capacidad de almacenamiento y frecuencia de errores cometidos.
El protocolo recoge una serie de once puntos con los que se pretende una mejora “sustancial” en este tipo de servicios, pensando en el mayor y su mejora cognitiva, y siempre teniendo en cuenta sus características personales:
- Valoración detallada del paciente con obtención del perfil neuropsicológico.
- Conocer el contexto del sujeto, así como sus experiencias subjetivas.
- Diseño del tratamiento basado en un modelo teórico que se ajuste a las necesidades del sujeto.
- Enfoque multidisciplinar de la intervención, con la implicación de los distintos profesionales.
- Enfoque pedagógico que permita la comprensión por parte del paciente del tratamiento a así como de los profesionales implicados.
- Consensuar el itinerario de intervención con el paciente. Contrato psicológico
- Flexibilidad a la hora de implementar las terapias, tiempos y resultados esperados.
- Establecer metas relevantes mediante acuerdo mutuo.
- Proporcionar feedback al paciente en relación con los aciertos y errores.
- Programar un proceso de revisión del tratamiento con la implicación directa del paciente.
- Comunicación activa entre todas las partes implicadas: paciente, profesionales, familia.





