Los propios especialistas deberían facilitar la relación médico-paciente
Laura Chivato
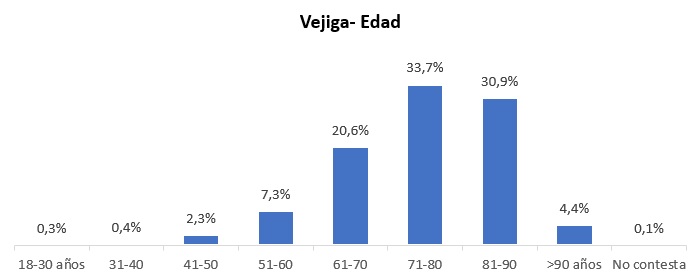
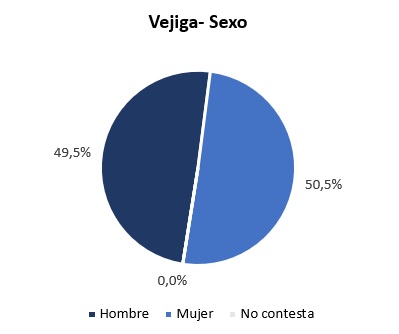
La vejiga hiperactiva es un síndrome que afecta a más mujeres que hombres y a edad más avanzada, según evidencia el ‘Análisis Nacional de la Adherencia al Tratamiento en Patologías Crónicas’ del Grupo OAT. Uno de los aspectos más característicos de esta patología es que afecta notablemente a la calidad de vida del paciente, por lo que la coordinación de todos los niveles asistenciales es “básica” para asegurar la eficacia en el diagnóstico y en el tratamiento, según el doctor José Luis Poza, jefe de sección y coordinador de la Actividad Quirúrgica en el Servicio de Ginecología y Obstetricia del Hospital Vall d’Hebron. “Desde la perspectiva médica se debe insistir en la detección de los pacientes con vejiga hiperactiva y aplicarles las medidas diagnósticas y terapéuticas adecuadas, independientemente del nivel asistencial del que hablemos”, explica.
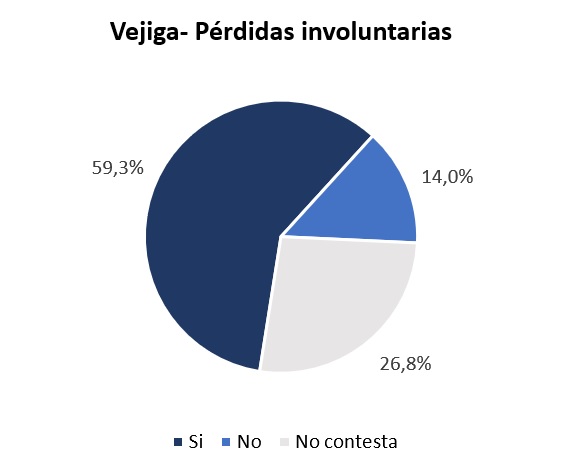
Este trabajo multidisciplinar y coordinado es también importante para asegurar que el principal síntoma, la urgencia miccional, esté asociado a vejiga hiperactiva y no a otras patologías médicas, para así garantizar la detección precoz de la enfermedad. En esta línea, la urgencia miccional es la “sensación brusca de orinar y difícil de diferir” durante la cual se puede provocar fuga de orina o no. El doctor Poza detalla que esta urgencia, con o sin incontinencia urinaria, se suele asociar a una frecuencia miccional elevada por el día (> 7 micciones) y a nocturia (> a 2 micciones durante la noche que han despertado al paciente).
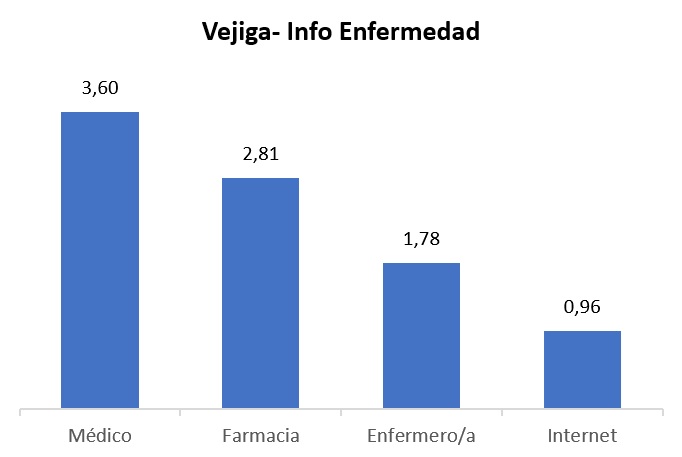
Este correcto diagnóstico ayudará en el conocimiento de la patología por parte del paciente, un proceso en el que una buena relación con el médico es fundamental, tanto que los propios especialistas deberían ser quienes facilitaran la creación de esta de manera “deseable”, según el doctor Poza.
“Una vez establecida esa relación, todo fluye más fácilmente entre el paciente y el profesional sanitario. Es más, todos los profesionales de la salud tienen una actitud positiva en este sentido, sin embargo, el tiempo dedicado a este no siempre favorece que se pueda conseguir esa deseable relación”, subraya.
Además, para los profesionales no especialistas en disfunciones del suelo pélvico, la adecuada formación en esta patología es “fundamental” para ayudar al paciente a mejorar su calidad de vida y, por tanto, su sintomatología.
Mejorar la adherencia al tratamiento
Otro de los aspectos clave es que el trabajo multidisciplinar ayuda a mejorar la adherencia al tratamiento, “y más aún en pacientes con tratamientos largos donde se incluyen diferentes medidas terapéuticas”, asegura el doctor Poza. Y es que en vejiga hiperactiva el 49,8 por ciento de los pacientes no son adherentes, un comportamiento que este especialista asocia a las falsas creencias sobre el tratamiento.
“Algunos de los motivos por los que los pacientes no son adherentes es debido a no cumplir las expectativas que tienen en relación a la terapia; la presencia de efectos secundarios (fundamentalmente sequedad de boca y estreñimiento) y la duración de los tratamientos. Igualmente, depende de la severidad de los síntomas y de la alteración de su calidad de vida; a mayor severidad y/o mayor alteración de su calidad de vida, mayores posibilidades de ser adherentes a los mismos”.
En este sentido, el tratamiento tiene diferentes “peldaños” en los que hay que ir ascendiendo en función de la respuesta del paciente: se inicia con medidas higiénico-dietéticas (ingesta adecuada de líquidos, eliminar la cafeína, eliminar el tabaco, reeducación miccional, rehabilitación de la musculatura pelviana si hubiera necesidad…); si no son efectivas, se asciende de escalón terapéutico hacia el tratamiento farmacológico (pudiendo incluso combinar varios fármacos); si el paciente sigue sin responder, se puede ascender a un tercer eslabón terapéutico, ya más complejo y que debe ser realizado en unidades especializadas, mediante la inyección de toxina botulínica intravesical o neuromodulación de las raíces sacras; y si sigue sin haber respuesta, se puede acabar en tratamientos quirúrgicos más agresivos (excepcionales).





